Wolff-Parkinsona-Baltā sindroma simptomi, cēloņi un ārstēšana
The Wolff-Parkinsona-Baltā sindroms vai preeksikācijas sindroms ir sirds un asinsvadu sistēmas anomālija, kas izraisa aritmijas parādīšanos..
Tas parasti parādās ļoti agrā vecumā (grūtniecības laikā, zīdaiņiem vai bērniem), bet par laimi ir efektīvi līdzekļi, piemēram, ablācija.
Visā šajā rakstā mēs apkoposim vēl vienu ārstēšanas sēriju, kā arī slimības definīciju, simptomus, diagnozi vai cēloņus un reaģēšanu uz to, vai tas ir iedzimts sindroms vai nē, viena no lielākajām pacientu problēmām..
Wolff-Parkinsona-Baltā sindroma raksturojums
Wolff-Parkinsona-Baltā sindroms ir nosaukts trīs ārstiem, kas to aprakstīja pirmo reizi 1930. gadā. Tā spriedums bija elektrokardiogrāfiskas izmaiņas, kas parādījās jauniešiem un izraisīja paroksismālu tahikardiju..
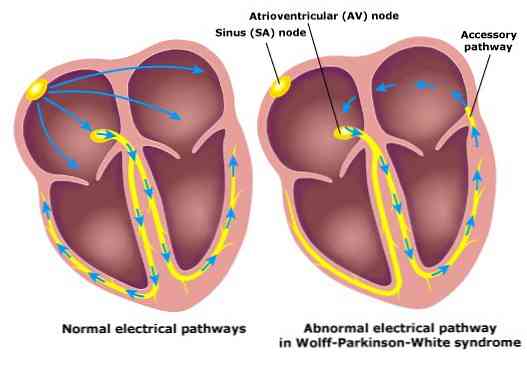
Wolff-Parkinsona-Baltā sindroms raksturo sirds un asinsvadu sistēmas novirze. Konkrētāk, tam ir papildu ceļš uz neparastu elektrisko savienojumu, kas ļauj elektriskajam impulsam no atrijas pāriet uz kambari, kas neietekmētu tās parasto ceļu.
Šis papildierīce veicina aritmiju parādīšanos, piemēram, paroksismālu tahikardiju. Šīs tahikardijas ir saistītas ar nenormālu elektrisko ķēžu izveidi starp mutes dobuma vadīšanas sistēmu un piederumu ceļu, kas pazīstams arī kā atkārtota reakcija..
Wolff-Parkinsona-Baltā sindroms ir viena no sirdsdarbības ātruma problēmām, ko var atrast zīdaiņiem un bērniem.
Pacientiem ar šāda veida sindromu parasti ir lielāks pēkšņas nāves risks, tāpēc ir lietderīgi veikt mērījumus ar elektrokardiogrammām un ehokardiogrammām..
Ja ir palielināts pēkšņas nāves risks vai ja vēlaties novērst aritmijas, var veikt elektrofizioloģisku pētījumu. Tas ļaus mums atrast šo piederumu ceļu un to izpētīt, lai to novērstu, izmantojot radiofrekvenču strāvas (pazīstamas arī kā ablācija)..
Panākumi ar šo paņēmienu ir vairāk nekā pierādīti, jo aptuveni 90% ir veiksmīgi bez sarežģījumiem. Var izmantot arī antirītiskos līdzekļus.
Biežums
Šo patoloģiju sastopamība ir 1–3 uz 1000 indivīdiem, no kuriem domājams, ka aptuveni 65% pusaudžu un 40% vairāk nekā 30 gadu vecu cilvēku ir asimptomātiski, tas ir, bez jebkāda veida simptoms (Spānijas Kardioloģijas biedrība, 2012).
Ir arī redzams, ka pirmajā pakāpē radies 5,5 uz 1000 skarto Wolff-Parkinson-White sindromu..
Diagnoze
Diagnostiskie apstākļi ir atkarīgi no vecuma. Bērnībā pirmais dzīves gads parasti tiek diagnosticēts pēc tahikardijas epizodes.
Vairumam valstu saskaņā ar Europace pētījumu 2013. gadā trūkst vadlīniju šo pacientu ārstēšanai. Tomēr Spānijā Spānijas Kardioloģijas biedrība pievienoja savai tīmekļa lapai 2012. gada ekspertu rokasgrāmatu asimptomātisku pacientu ārstēšanai ar šo patoloģiju..
Kad visi simptomi ir novērtēti, ja ārsts tic iespējai, ka pacients cieš no šī simptoma, viņš vērsīsies pie kardiologa, lai veiktu elektrokardiogrammu (EKG)..
EKG ir tests, kas ieraksta sirdsdarbības ātrumu un elektrisko aktivitāti. To veido mazi elektrodi, kas tiek ievietoti rokās, krūtīs un kājās. Ja mūsu EKG reģistrēja neparastu modeli, apstiprināsies Wolff-Parkinsona-Baltā sindroma diagnoze.
Simptomi
Lai gan tas ir iedzimts traucējums, simptomi var parādīties tikai līdz pusaudža vecumam vai agri pieaugušajiem.
Kas attiecas uz sirdsdarbības epizodēm, tie atšķiras atkarībā no cilvēku īpašībām. Lai gan daži cieš tikai no dažām epizodēm, citi var piedzīvot pat 1 vai 2 reizes nedēļā vai vairāk.
Supraventricular tahikardija (SVT) ir neparasti ātra sirdsdarbība, kas pārsniedz 100 sitienus minūtē.
Personai, kas cieš no šī sindroma, var būt šādi simptomi:
-Saspiešana vai sāpes krūtīs
-Reibonis
-Pazemināta sajūta
-Ģībonis
-Apgrūtināta elpošana (aizdusa)
-Sirdsklauves
-Samazināta vingrinājumu pielaide
-Trauksme
-Dažos gadījumos jūs varat zaudēt samaņu (sinkope)
Vēl viens simptoms, kas pacientam var rasties ar WPW, ir priekškambaru plankums, kur atrijs pārspēj ļoti strauji; vai priekškambaru fibrilācija, kur ir strauja neregulāra muskuļu sienas sašaurināšanās.
Atriatīvo fibrilāciju var definēt vairākos veidos atkarībā no tā, cik lielā mērā tas ietekmē jūs. Tie ir:
-paroksismāla priekškambaru mirgošana: parasti izzūd 48 stundas bez jebkāda veida ārstēšanas.
-Noturīga priekškambaru mirgošana: katras epizodes ilgums parasti ir 7 dienas vai mazāk, ja tas ir.
-Ilgstoša pastāvīga priekškambaru mirgošana: Tas nozīmē, ka jums ir bijusi pastāvīga priekškambaru mirgošana apmēram gadu vai ilgāk.
-pastāvīga priekškambaru mirgošana: šis fibrilācijas veids būtu pastāvīgs.
Ļoti reti vēdera fibrilācija notiek Wolff-Parkinsona-Baltā sindroma gadījumā, jo tas novestu pie sirds apstāšanās un pēkšņas nāves..
Ventrikulārā fibrilācija notiek, kad sirds elektriskā aktivitāte kļūst nesakārtota, kā rezultātā trūkst sirdsdarbības koordinācijas un kambara darbības traucējumi..
Normālai sirdij ir vadītspējīgs ceļš vai arī pazīstams kā (Hisas saišķis), kur elektriskie impulsi tiek pārsūtīti no sirds mazajiem dobumiem (atrija) uz lielajiem (kambara).
Bet, ja ir Wolff-Parkinsona-Baltā sindroms, indivīdiem ir otrs neparasts vadīšanas ceļš, Kent gaisma, kas ir atbildīga par papildu elektrisko impulsu nosūtīšanu no atrium muskuļiem līdz skriemeļiem..
Cēloņi
Kopumā Wolff-Parkinsona-Baltā sindroma gadījumi tiek radīti ar vienkāršu iespēju bez iepriekšēja acīmredzama iemesla.
Tomēr dažos gadījumos tam var būt ģenētiska izcelsme, tāpēc tie ir mantoti autosomāli.
Lai gan tas notiek ļoti nelielā skaitā, viens no pazīstamākajiem iemesliem, kas izraisa Wolff-Parkinson-White sindromu, ir mutācijas PRKAG2 gēnā..
Šis gēns var būt iesaistīts sirds attīstībā pirms dzimšanas, lai gan loma vēl nav zināma, apšaubot, vai tās mutācijas izraisa tādu sirds mazspēju attīstību kā Wolff sindroms..
Saskaņā ar pētījumu datiem ir ierosināts, ka šīs mutācijas maina AMP-aktivētā proteīnkināzes aktivitāti sirdī, bet nav pilnīgi skaidrs, vai notiekošās izmaiņas ir saistītas ar pārmērīgu aktivāciju vai aktivitātes samazināšanos..
Citi pētījumi liecina, ka šīs proteīnkināzes aktivitātes izmaiņas ir saistītas ar pārmaiņām, kas var rasties sirds jonu kanālos.
Šie jonu kanāli ir būtiski sirds ritmam, jo tie ir pozitīvi uzlādēti atomi šūnā un ārpus tās.
No otras puses, vairāki pētnieki uzskata, ka ģimenes WPW sindroms ir saistīts ar glikogēna uzglabāšanas traucējumiem.
Ārstēšana
Ārstēšanas izvēle ir atkarīga gan no pacienta īpašībām, gan no simptomu smaguma.
Šīs procedūras un specifiskās terapeitiskās iejaukšanās var atšķirties atkarībā no daudziem faktoriem, piemēram, aritmijas veida, biežuma, simptomu smaguma, sirdsdarbības apstāšanās un vispārējās veselības un / vai citu elementu riska..
Ablācijas tehnika ir vienīgā, kas šodien noteikti izārstē slimību, tādējādi izvairoties no medikamentu lietošanas dzīvībai.
Ja pacientam ir vairākas aritmijas un tās ir bīstamas, kā pirmo variantu parasti izmanto katetru ablāciju.
Šī procedūra ietver katetra ievietošanu artērijā caur nelielu griezumu, kas tiek veikts pie cirkšņa, lai tā varētu sasniegt sirds zonu un iznīcināt daļu, kas izraisa tahikardiju. Viņu panākumi ir vairāk nekā 80%
Dažas zāles, ko var lietot, lai kontrolētu aritmijas epizodes, ir: adenozīns, prokainamīds, sotalols, flekainīdija, ibutilīds un amiodarons. Citas zāles, piemēram, verapamils, var palielināt ventrikulārās fibrilācijas risku, tāpēc tās lietošana ir īpaši jānorāda.
Vēl viena metode, ja nevarētu izmantot iepriekšējās ārstēšanas metodes, būtu atvērta sirds operācija, lai cerverizētu vai iesaldētu piederumu maršrutu. Šī iejaukšanās var arī nodrošināt pastāvīgu šīs sindroma ārstēšanu.
Ir trīs metodes, kas var palīdzēt apturēt epizodi. Tie ir:
-Maksts manevri: ir tehnika, kas var palīdzēt stimulēt nervu, kas palēnina elektriskos signālus.
-Zāles: Adenozīna injekcija var bloķēt patoloģiskus elektriskos signālus.
-Kardioversija: ir elektriskās strāvas terapijas veids, kas satricina sirdi parastā ātrumā. Tās var veikt slimnīcā, tāpat kā iepriekšējās.
Metodes, kas var palīdzēt novērst jaunas epizodes, ir šādas:
-dzīvesveida izmaiņas: ēst veselīgu uzturu un izvairoties no tā, kas izraisa mūsu epizodes.
-zāles: zāles, piemēram, amiodarons, palīdz novērst epizodes, samazinot elektriskos impulsus sirdī.
-katetra ablācija
Prognoze
Vairumā gadījumu ablācijas ķirurģija izārstē šo traucējumu ar procedūras efektivitāti, kas ir no 85 līdz 95%..


