Pjēra Robina sindroms Simptomi, cēloņi, ārstēšana
The Pierre Robina sindroms (SPR), kas pazīstams arī kā Pierre Robin secība, ir ģenētiskas izcelsmes traucējums, kas klasificēts craniofaciāla sindromos vai patoloģijās (Arancibia, 2006)..
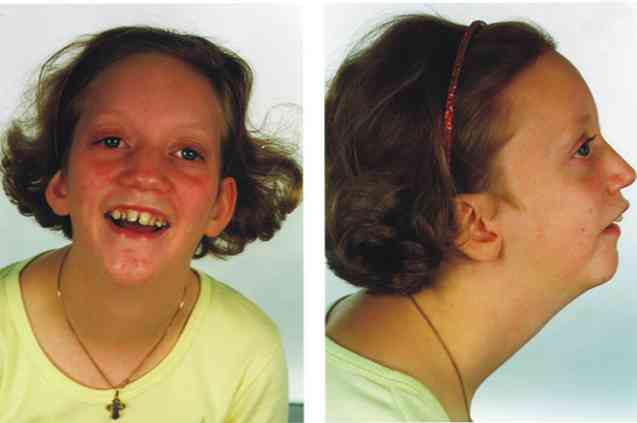
Klīniski Pierre Robin sindromu raksturo trīs fundamentāli klīniski konstatējumi: mikrognatija, glossoptoze un augšējo elpceļu obstrukcija un mainīga klātbūtne lāču aukslējas (Sridhar Reddy, 2016).
Attiecībā uz šīs patoloģijas etioloģisko izcelsmi Pierre-Roben sindroms ir saistīts ar specifisku mutāciju klātbūtni SOX9 gēnā, no kurām lielākā daļa ir diagnosticēta (Genetics Home Reference, 2016).
Kopumā šis sindroms rada nozīmīgas medicīniskas komplikācijas, tostarp elpošanas mazspēju, gremošanas dzīvniekus vai citu craniofaciālu anomāliju attīstību (anomāliju asociācija un dentofacial malformācijas, 2016)..
No otras puses, Pierre-Robin sindroma diagnoze parasti nav apstiprināta līdz dzimšanas brīdim, papildus klīniskajiem konstatējumiem ir svarīgi veikt dažādus radioloģiskos testus, lai noteiktu kaulu izmaiņas (Pierre Robin Austrālija, 2016).
Pašlaik Pierre Robin sindroms nav izārstēts, tomēr ķirurģiskas pieejas parasti izmanto, lai labotu muskuļu un skeleta sistēmas traucējumus. Turklāt elpošanas un kuņģa-zarnu trakta pielāgošana ir svarīga, lai izvairītos no bīstamām medicīniskām komplikācijām (Rethe, Rayyan, Shoenaers, Dormaar, Breuls, Verdonck, Devriednt, Vander Poorten un Hens, 2015)..
Pjēra Robina sindroma raksturojums
Pjēra Robina sindroms ir iedzimta patoloģija, kuras klīniskās atziņas ir no dzimšanas brīža un kuras visas tās īpašības ir saistītas ar craniofaciālās malformācijas klātbūtni (Genetics Home Reference, 2016).
Turklāt medicīnas literatūrā mēs varam noteikt dažādus terminus, kas lietoti Pierre Robin sindroma kontekstā: Pjēra Robina slimība, Pierre Robin malformācija vai Pierre Robin secība (The National Craniofacial Association, 2016).
Konkrētā līmenī šo sindromu sākotnēji 1891. gadā aprakstīja Menerads un Lannelongue. Klīniskajos ziņojumos viņi aprakstīja divus pacientus, kuru klīnisko gaitu raksturoja nepietiekama mandibulārās kaula struktūras klātbūtne, aukslējas un lingvālā pārvietošanās vai ievilkšanās (Arancibia, 2006)..
Tomēr tikai 1923. gadā, kad Pierre Robins aprakstīja šīs patoloģijas klīnisko spektru, viņa pētījumi bija vērsti uz bērnu, kuru skārusi mandibulārā malformācija, neparasti liela mēle un nozīmīgas elpošanas problēmas (Bērnu Craniofacial Association, 2016). ).
Lai gan šī patoloģija galvenokārt izpaužas ar kraniofaciāliem radioloģiskiem atklājumiem, tā rada lielu mobilitāti, kas saistīta ar medicīniskām komplikācijām, kas galvenokārt saistītas ar sirds mazspēju un barošanas problēmām..
Konkrētāk, Pierre Robin sindroms rada lielu mirstību, kas saistīta ar elpceļu obstrukciju, neiroloģiskām patoloģijām vai sirds izmaiņām (Sridhar Reddy, 2016)..
No otras puses, daudzi autori dod priekšroku šai patoloģijai tikai kā Pierre secību, jo tieši mandibulārās anomālijas rada pārējās tipiskās pazīmes un simptomus (Pierre Robin Austrālija, 2016).
Biežums
Pētera Robina sindroma izplatība tiek lēsta aptuveni vienā gadījumā uz 8500 dzīviem bērniem, no kuriem vairāk nekā 80% diagnosticēto gadījumu ir saistīti ar citām medicīniskām komplikācijām un specifiskiem sindromiem (Arancibia, 2006)..
No otras puses, Amerikas Savienoto Valstu gadījumā Pierre Robin sindroma biežums ir 1 gadījums uz 3 120 dzimušiem katru gadu (Lee, Thottam, Ford un Jabbour, 2015)..
Pašlaik nav konstatēts, ka Pierre Robin sindroms ir saistīts ar dzimumu, izcelsmi, ģeogrāfiju vai konkrētām etniskām un rasu grupām..
Turklāt, kā jau iepriekš minēts, Pierre Robin sindroms ir viena no craniofaciālajām patoloģijām ar lielu mirstības varbūtību. Amerikas Savienotajās Valstīs aptuveni 16,6% no skartajām personām mirst medicīnisko komplikāciju attīstības dēļ (Lee, Thottam, Ford un Jabbour, 2015).
Pēc sastopamības secības visbiežāk sastopamās sekundārās medicīnas patoloģijas ir: sirds anomālijas (39%), centrālās nervu sistēmas izmaiņas (33%) un anomālijas citos orgānos (24%) (Lee, Thottam, Ford un Jabbour, 2015)..
Pazīmes un simptomi
Pjēra Robina secība atšķiras no citiem creneofacial patoloģiju veidiem ar trīs fundamentālām klīniskām pazīmēm: micrognathia, glossoptosis un aukslējas (Bērnu Craniofacial Association, 2016, Genetics Home Reference, 2016, Rehté et al., 2015):
Micrognathia
Ar terminu micrognatia mēs atsaucamies uz patibulāras mandibulārās struktūras attīstības patoloģisku izmaiņu esamību, konkrēti, galīgā forma ir mazāka, salīdzinot ar to, kas sagaidāms skartās personas attīstības līmenī..
Tā rezultātā šīs craniofacial struktūras nepilnīga attīstība izraisīs dažādas izmaiņas, kas visas ir saistītas ar malformācijām, kas ietekmē muti un seju..
Micrognathia ir medicīniska zīme, kas atrodas aptuveni 91% cilvēku, kurus skārusi Pierre Robina sindroms.
Glossoptosis
Ar terminu glossoptosis mēs atsaucamies uz mēles stāvokļa patoloģisku atcelšanu mutes dobuma struktūrā, konkrēti, mēles jānovieto aiz mikroskopijas parastā produkta un mutes dobuma tilpuma samazināšanas..
Anamālijas, kas saistītas ar mēles pozīciju un struktūru, var izraisīt nozīmīgas barošanas problēmas, kas var izraisīt nopietnus veselības stāvokļus.
Turklāt citos gadījumos ir iespējams noteikt arī neparasti lielu mēli (macroglossia), kas kavē elpošanu, košļāšanu vai funkcionālas valodas ražošanu..
Turklāt glossoptoze ir viena no biežākajām klīniskajām pazīmēm Pierre Robin sindromā, kas novērota aptuveni 70-85% diagnosticēto gadījumu. Kaut arī macroglossia var novērot mazākos procentos, apmēram 10-15% skarto personu.
Aukslējas
Šis termins attiecas uz malformācijas klātbūtni palatāla vai mutes dobuma zonās, tas ir, var novērot plaisu vai caurumu klātbūtni, kas saistīti ar nepilnīgu mandibulāro attīstību..
Tāpat kā citi klīniskie rezultāti, gļotas aukslējas izraisīs ievērojamas diētas izmaiņas.
Papildus šīm pazīmēm un simptomiem ir iespējams identificēt arī cita veida izmaiņas, tai skaitā arī tās (Arancibia, 2006, Rehté et al., 2015):
- Deguna defekti.
- Acu slimības.
- Izmaiņas un skeleta-muskuļu anomālijas, kas būtībā ir saistītas ar oligodaktiski (pirkstu skaita samazināšana, mazāk nekā 5 rokās vai kājās) klīniski faktiski (pirkstu stāvokļa šķērsvirziena novirze), polidaktiski (pirkstu skaita pieaugums), hipermobilitāte locītavas (neparasti pārspīlēts locītavu mobilitātes pieaugums), displāzija phalanges (phalanges ar nepietiekamu vai nepilnīgu kaulu attīstību) vai syndactyly (vairāku pirkstu saplūšana)
- Citas izmaiņas: ir arī iespējams noteikt malumu, kas rodas ekstremitāšu vai mugurkaula struktūrā.
Visbiežāk sastopamās medicīniskās komplikācijas
Papildus iepriekš uzskaitītajām medicīniskajām iezīmēm citi var būt saistīti ar vairākām sistēmām (Arancibia, 2006, Bērnu dziedzeru asociācija, 2016, Ģenētikas mājas atsauce, 2016, Rehté et al., 2015):
Sirds izmaiņas
Sirds izmaiņas ir viena no medicīniskajām komplikācijām, kurām ir lielāka ietekme uz indivīda veselību, kas rada būtisku risku to izdzīvošanai. Tomēr ar sirds un asinsvadu sistēmu saistītās pazīmes un simptomi parasti ir ārstējami, izmantojot farmakoloģiskas un / vai ķirurģiskas pieejas.
Dažas no visbiežāk sastopamajām sirds anomālijām ir sirds stenoze, noturīga foramena ovale, artēriju septuma izmaiņas vai hipertensija..
Neiroloģiskās izmaiņas
Pjēra Robina sindroma ģenētiskā izcelsme var ietvert arī dažādu neiroloģisku traucējumu attīstību, kas galvenokārt saistīti ar centrālās nervu sistēmas (CNS) novirzēm..
Tādējādi daži no neiroloģiskajiem traucējumiem, kas saistīti ar Pierre Robin sindromu, var būt hidrocefālija, Chiari malformācija, epilepsijas epizodes vai psihomotorisko prasmju ieguves kavēšanās..
Elpošanas traucējumi
Elpošanas traucējumi ir viena no svarīgākajām iezīmēm, jo tās var izraisīt gan pacienta nāvi elpošanas mazspējas dēļ, gan smadzeņu bojājumu attīstību, ko izraisa skābekļa trūkums nervu zonās..
Tādējādi daudzos gadījumos ir nepieciešamas ķirurģiskas korekcijas, lai atbrīvotu elpceļus, galvenokārt mandibulārās displāzijas korekciju vai mēles stāvokli..
Jaudas anomālijas
Tāpat kā elpošanas traucējumu gadījumā, barošanas problēmas rodas galvenokārt no mandibulārās malformācijas.
Tādēļ no dzimšanas ir svarīgi identificēt tās anomālijas, kas padara barošanu grūti, lai tās izlabotu, un tādējādi mazinātu varbūtību, ka tiek izstrādātas medicīniskās patoloģijas, kas saistītas ar nepietiekamu uzturu..
Cēloņi
Pierre Robina sindroms vai sekvence ir ģenētiska etioloģiska izcelsme, kas saistīta ar SOX9 gēna izmaiņām. Lai gan šī anomālija ir konstatēta vairumā atsevišķu Pierre Robin sindroma gadījumu, dažas no tās klīniskajām pazīmēm var būt saistītas ar cita veida ģenētiskām mutācijām (Genetics Home Reference, 2016)..
Konkrēti, SOX9 gēnam ir būtiska nozīme proporcionālu bioķīmisko instrukciju veikšanā, kas nepieciešamas proteīna veidošanai, kas iesaistīts dažādu audu un orgānu veidošanā un veidošanā augļa attīstības laikā (Genetics Home Reference, 2016).
Turklāt pašreizējie pētījumi liecina, ka SOX9 proteīns var regulēt citu veidu gēnu aktivitāti, īpaši tos, kas iesaistīti skeleta struktūras attīstībā un līdz ar to arī apakšdelmu attīstībā (Genetics Home Reference, 2016)..
Rezultātā ģenētiskās pārmaiņas novērš noteiktu struktūru atbilstošu morfoloģisko attīstību, un tāpēc parādās kardinālie klīniskie konstatējumi: mikognatija, glossoptoze un aukslējas..
Diagnoze
Daudzos gadījumos grūtniecības laikā ar ultraskaņas ultraskaņu var noteikt galvaskausa strukturālās anomālijas, kaut arī gadījumi ir ierobežoti..
Šajā ziņā biežāk ir aizdomas par Pierre Robin sindromu pēcdzemdību vai bērnības fāzē. Daudzās no šīm slimībām pazīmju struktūras ir ievērojamas, tāpēc diagnozi apstiprina ar radioloģiskiem testiem kopā ar fizisko pārbaudi.
Tomēr otrs gadījums ir nepieciešams, lai iepriekš veiktu elpošanas pētījumu un pēc tam radioloģisko pētījumu, lai noteiktu šī sindroma klātbūtni..
Turklāt vēl viens būtisks aspekts šīs patoloģijas diagnostikā ir citu jomu, īpaši sirds un nervu sistēmas, izpēte, jo var parādīties citi dzīvībai bīstami anomālijas veidi..
Visbeidzot, diagnostiskā iejaukšanās var ietvert individuālu un ģenētisku pētījumu, lai identificētu iespējamās ģenētiskās asociācijas.
Ārstēšana
Pjēra Robina sindroma tipiskā ārstēšana balstās uz ķirurģiskām procedūrām galvaskausa malformāciju labošanai (Arancibia, 2006):
- Traheotomija.
- Palatisko cleftu slēgšana.
- Žokļa pagarinājums.
- Kaulu novirzīšana.
- Lingvāla fiksācija.
Turklāt citas farmakoloģiskas pieejas izmanto arī sirds patoloģiju, epilepsijas epizožu un citu neiroloģisku notikumu ārstēšanai..
Turklāt skartie cilvēki parasti rada grūtības, kas saistītas ar valodas ražošanu, tāpēc daudzos gadījumos būtiska ir agrīna logopēdiskā pieeja.
Galvenais mērķis ir izveidot efektīvu saziņas metodi, izmantojot atlikušās spējas, un, savukārt, stimulēt jaunu prasmju apguvi.
Atsauces
- AAMADE. (2016). Pierre Robina sindroms. Iegūti no anomāliju un dentofacial malformāciju asociācijas
- Arancibia, J. (2006). Pierre Robin secība. Pediatriskā pulmonoloģija, 34-36.
- Asociācija, C. C. (2016). Rokasgrāmata, lai saprastu Pierre Robina secību.
- FAKTI (2016). Pierre Robin Sequence. Izgūti no Natinoal Craniofacial Association
- Lee, J., Thottam, P., Ford, M., un Jabbour, N. (2015). Miega apnojas raksturojums zīdaiņiem ar Pierre-Robin secību: Vai ir uzlabošanās vecuma dēļ? Starptautiskais bērnu pediatrijas žurnāls, 2059-2067.
- NIH. (2016). izolēta Pierre Robina secība. Izgūti no ģenētikas mājas atsauces
- PRA. (2016). Kas ir Pierre Robin Sequence (PRS)? Izgūti no Piere Robien Australia
- Rathé, M., Rayyan, M., Schoenaers, J., Dormaar, J., Breuls, M., Verdonck, A., ... Hens, G. (2015). Pjēra Robina secība: elpošanas orgānu un komplikāciju ārstēšana pirmā dzīves gada laikā terciārajā nosūtīšanas centrā. Starptautiskais bērnu pediatrijas žurnāls, 1206-1212.
- Srifhar Reddy, V. (2016). Augšējo elpceļu obstrukcijas novērtējums zīdaiņiem ar Pierre Robin secību un polisomnogrāfijas loma - Pašreizējo pierādījumu apskats. Bērnu elpošanas pārskati, 80-87.
- Tolarova, M. (2014). Es redzēju Robina secību. Izgūti no Medscape.


